症状・治療について
精神疾患の診断や治療について簡単に解説を試みております。興味のある方はご覧ください。
当院への受診を迷っておられる方には,われわれの診断や治療へのスタンスもご理解いただけるかと思います。どうぞご参照ください。
なお,ここに書かれている内容はわれわれが学んできた精神医学をもとにしております。精神医学も完璧ではないですし,われわれも完璧ではないので,必ずしもすべてが正しいとは限らないかもしれません。ただ,少しでも真実に近づいていければと考えております。修正が必要と気づけば修正しアップデートして参ります。2012.06.05
うつ病の診断
うつ病とうつ状態
うつ病の診断はとても難しいです。それは、うつ病で見られる症状は健常な人でも日常によく経験されるものが多いからです。気分が落ち込んだことがない人はいないでしょう。やる気が出なくてせっかくの休みの日を何もせずに寝て過ごしたという経験は誰にでもあるはずです。それではそのような経験をした人は皆うつ病でしょうか?
親しい人が亡くなったとき,飼っていたペットが亡くなったとき,親友が転校したとき,彼女に振られたとき,試合に負けたとき,受験に失敗したとき,気分が落ち込んで,涙がこぼれて,夜も眠れない,そんな状態になっても不思議はありません。そのような体験をしたとき,多くの人は悲しく,悔しく感じるものです。それらは健康的な落ち込みであり,その体験がその人の成長につながるものだと思います。
このように、気分の落ち込み「うつ」には健康なものから、うつ病のように病気によるものまで様々なものがあります。ここでは、気分が落ち込み,興味や意欲がわかないという状態を「うつ状態」とよび、「うつ病」の診断について以下に簡単に解説したいと思います。2012.05.11
過去のうつ病診断
従来精神医学では,原因別に「うつ状態」を分類していました。おおざっぱに言いますと,脳の神経伝達物質のバランスの異常という脳の病気,すなわちうつ病(狭義)が原因でうつ状態となるものを内因性うつ病、患者さんの性格などが主な原因であるものを神経症性うつ病、環境の要因が大きいものを反応性うつ病などと分類しておりました。
| 原因 | 治療 | |
| 内因性うつ病 | 主に脳 神経伝達物質バランス | 薬物療法 |
| 神経症性うつ病 | 主に性格 | 精神療法 |
| 反応性うつ病 | 主に環境 |
環境調整 |
このように原因別に診断するので,仮に原因別診断と呼びましょう。これができれば,原因がはっきりしている訳ですから,内因性うつ病と診断できれば薬物療法で脳の神経伝達物質のバランスを整える,神経症性うつ病と診断できれば患者さんの性格を見つめなおすなどの精神療法をする,反応性うつ病と診断できれば環境を整える、というように治療方針も明確になります。
では,患者さんを診察してどのように内因性うつ病なのか,神経症性うつ病なのか,反応性うつ病なのかを診断するのでしょうか?実はこれがとても難しいのです。どれか一つに原因を特定できないことがほとんどです。しかも診断をつけたとしてもその証明のしようがないのです。例えば肝臓がんであれば、肝臓の組織を一部いただいて顕微鏡で細胞をみて,肝臓がんであることの証明ができます。脳の病気ではそれができません。患者さんの生い立ちから性格,症状の出現に至る経過や症状の移ろいなどをお聞きして総合的に判断するしかないのです。うつ病診断の一つの限界でした。2012.05.11
操作的診断基準の登場
以上のような事情だけではないのですが,このような中で操作的診断基準と呼ばれる診断方法が登場し,今の精神医学での診断の主流になっています。
本来病気とは自然のものです。先ず病気が存在して、人間がそれを観察,研究し病気を解明し,その結果診断基準が完成します。上述したように,うつ病の場合,そのようなプロセスを経て診断基準を完成させるにはまだまだ道のりが長そうです。しかしうつ病の治療や研究は進めていかなければなりません。誰が診断しても同等にうつ病と診断できる診断基準が必要でした。うつ病の操作的診断基準とは、患者さんが語る言葉,周囲から客観的にみて誰からみても明らかな現象、それらをもとにうつ病か否かを判断できるようにつくられています。人間が、「どのような症状がどのくらい続いたらそれをうつ病と言いましょう」と定義付けをしたものです。人間がうつ病とはこういうものとしましょうと定義(操作)したものです。そのような意味合いで「操作的」と表現されています。2012.05.11
うつ病の操作的診断基準
それでは実際のうつ病の操作的診断基準の一つをみてみましょう。代表的なものにアメリカ精神医学会(American Psychiatric Association:APA)による「精神疾患の診断・統計マニュアル」DSM-IVという基準があります。世界的にこれがスタンダードと言ってよいでしょう。
| 以下の症状のうち5つ以上(少なくとも1つは1または2)が同じ2週間の間に存在し、病前の機能からの変化を起こしている |
|
1) ほとんど1日中、ほとんど毎日の抑うつ気分
|
|
2) ほとんど1日中、ほとんど毎日の興味、喜びの著しい減退
|
|
3) 著しい体重減少/増加、またはほとんど毎日の食欲減退/増加
|
|
4) ほとんど毎日の不眠または睡眠過多
|
|
5) ほとんど毎日の精神運動性の焦燥または制止
|
|
6) ほとんど毎日の易疲労性、または気力の減退
|
|
7) ほとんど毎日の無価値観、または過剰であるか不適切な罪責感
|
|
8) 思考力や集中力の減退、またはほとんど毎日の決断困難
|
|
9) 反復的な自殺念慮/自殺企図、または自殺計画
|
|
臨床的に著しい苦痛、または、社会機能の障害を引き起こしている |
|
除外診断:薬剤または一般身体疾患によるもの、死別反応 |
2012.05.11
DSM-IVでうつ病と診断する際の注意点
ここでとても重要なことは,症状の数もさることながら,それらの症状の程度と持続です。うつ病と診断されるには,抑うつ気分と,意欲の低下が必要ですが,それらが,ほとんど一日中,ほとんど毎日,連続して14日以上続いていることが必要です。もし一日の中でも夕方から夜には気分が元に戻るとか,週末は趣味の活動ができるという状態であればその時点でうつ病という診断基準は当てはまらないことになります。試合に負けてとても悔しくて一晩全然眠れなくても、それが毎日続けて14日以上持続するということはまずないでしょう。それはうつ病ではありません。逆に,14日以上毎日一日中気分の落ち込みや意欲の低かああるのなら,うつ病の危険性があります。ぜひ相談においで下さい。2012.05.11
DSM-IVだけでは治療方針は決められません
では,操作的診断基準でうつ病と当てはまった人は、その前にお話しした原因別診断基準であげた内因性うつ病,神経症性うつ病,反応性うつ病のどれに当てはまるのでしょうか。「どれも可能性がある」が正解です。つまり操作的診断基準で「うつ病」と診断されても,治療方針は患者さんによって異なります。薬物療法が必要か否か?、どのような精神療法が必要か?,環境調整が必要か?,などです。これらを判断していくためには操作的診断基準で「うつ病」と診断するだけでは判断できません。これらを判断するために,症状だけではなく患者さんの生い立ち,性格,現在の環境などをお聞きすることが重要になってくるのです。
最後に,操作的診断基準の登場はうつ病などの精神疾患の研究に多大な影響を与えています。操作的診断基準は研究の進歩とともにバージョンアップされます。実際DSMも近々DSM-Vに改訂される予定です。今後も精神医学の発展のために重要なツールだと思われます。しかし,これだけでは患者さんの治療はできません。上述したように診断基準では触れられていない情報も治療方針の決定のためには不可欠です。お話をお聞きしたからといってすべてが治療に反映できるものではありませんが,突破口を見つけるためにいろいろお話をお聞きすることが重要である理由をおわかりいただけましたでしょうか。2012.05.11
うつ病と確定する前に重要なこと 1⃣ 身体疾患を見逃さない
症状の種類,数,程度、持続期間などがうつ病の診断基準に当てはまった場合,うつ病という診断に至りますが,上でお示ししたうつ病の操作的診断基準の一つであるDSM-IVでも触れられていた通り,除外基準が設けられています。
一つは、薬剤または身体疾患により症状が出現しているうつ状態を見逃さないことです。例えば,ステロイドなどの薬剤では,時にその薬剤の薬理作用としてうつ状態という副作用が出現することがあります。ステロイドが脳に作用し,うつ状態が形成されるものと考えられています。アルコールもその一つです。アルコールを飲んだら眠れるし気分も落ち着くと考えておられる方も多いかもしれません。確かに一時的にはそのような効果をもたらしてくれるかもしれません。しかしアルコールを飲んで2,3時間はそのような効果があったとしても,その後アルコールが代謝されてきれていく時間帯,さらにその後の時間帯はむしろ目を覚まさせる方向,体のだるさや気分が悪くなる方向に向かってしまいます。深酔いした日の夜,すぐに寝付いても夜中にたびたび目がさめる,翌朝体がだるくて気分が悪いといったご経験をされた方も少なくないでしょう。飲酒歴の長さはうつ病のリスクファクターの一つに挙げられています。
また、甲状腺機能低下症という病気では,甲状腺ホルモンの分泌が低下し,その結果脳の機能に影響を与えてうつ状態が形成されることがあります。この場合,甲状腺ホルモンの補充がそのうつ状態の回復には不可欠となります。このように,うつ状態には体の病気,外から取り込んだ物質が原因になることもあります。
ここで整理しておきたいのですが,何か悪い病気を患ってしまった場合,あるいは交通事故で大けがをして入院した場合などでは、「大変なことになった,治るだろうか」などと心配し,不安や落ち込みを感じることもあります。これは病気やけがをしたという現実に直面し,心理的にそのように感じているもので,甲状腺機能低下症という病気が脳に作用して落ち込みを作るものとは全く異なります。何か悪い病気を患った,大けがをしたと言った状況によって落ち込みを呈したとしたら,それは原因別に分けるとすると病気や怪我をしたという「環境」によるものになります。
こうしてみてきますと,うつ状態には健康なものから、性格によるもの,環境によるもの,うつ病によるもの、甲状腺機能低下症などの体の病気によるもの,ステロイドなど外から取り込んだ物質によるものなど原因は様々です。そしてその原因が甲状腺機能低下症のようにはっきりする場合もあれば,患者さんのうつ状態の原因がうつ病という脳の病気なのか,性格なのか,環境なのか,判断が難しい場合も多いのです。うつ状態と診断したり,DSM-IVという診断基準に当てはめてうつ病と診断することはそこまで難しくはないかもしれませんが,肝腎な治療に結びつくためのうつ状態の診断は非常に難しいと言えるでしょう。2012.05.14
うつ病と確定する前に重要なこと 2⃣ 躁うつ病を見逃さない
うつ病と診断する前に,もう一つ気をつけておかなければならないことがあります。それは躁うつ病(双極性障害)ではないかということを確認,注意しておくことです。うつ病と躁うつ病は名前が似ていますし,似たような病気のように思いがちです。実際私も数年前まではそう考えていました。これらは,気分の落ち込みもしくは高まりという気分の症状が中心となるという点では一致しており,「気分障害」としてまとめられていますが,病気としては異なるものとして考えた方が良いようです。双極性障害というのは躁うつ病という古典的な名前が示すように,うつ状態とその反対の躁状態(気分が高揚し,興味が高まり,夜寝なくても元気いっぱい)を繰り返す病気です。双極性障害のうつ状態の人に抗うつ薬を使ってもなかなか効果がでないことがあったり,逆に躁状態をつくってしまったり、躁とうつを頻回に繰り返すようにしてしまったりすることがあり注意が必要です。実際双極性障害のうつ状態の治療では抗うつ薬の単独での使用は避ける方が望ましいとされています。これまでに既に躁状態と診断されたことがある患者さんなら,双極性障害と診断することは難しくはないのですが,まだ躁状態と診断されたことのない患者さんがうつ状態でクリニックなどを受診した場合,過去に躁状態がなかったかどうかを本人やご家族に確認することが重要とされています。しかし重症の躁状態ならば誰もが気づくものですが,軽いものの場合,本人もご家族も「あの頃は元気で調子が良かった」という認識しかなく気づかれていないことが多いようです。これらについてはいずれ双極性障害の項目で触れたいと思います。いずれにしてもうつ病と診断する前に,双極性障害ではないかどうかを確認する作業はとても重要です。2012.05.14
「日本うつ病学会」うつ病の治療ガイドライン
当院ホームページでいつもリンクをはってある「日本うつ病学会」がうつ病の治療ガイドラインを作成したことが,2012年7月に朝日新聞や中国新聞でも取り上げられていました。ご覧になられた方も多いかと存じます。このように新聞などで大きく取り上げられましたが,これまでにない新しい治療法が登場した訳ではありません。標準的なうつ病の治療がどこの病院や診療所でも,そして内科などどこの科でも行われるように,改めて作成されたものです。当院を含め精神科の多くの病院や診療所では既に実践されている治療法をまとめたものです。当院のホームページでうつ病の診断や治療について簡単にご紹介して参りましたが,それをより詳しくしたものと考えていただければと思います。うつ病治療が大きく変わる訳ではございませんのでご安心ください。
このようにガイドラインがまとめられたことは,うつ病の治療の底上げにつながるものと思われますしとても意義のあることだと思います。当院でもこれまで以上に標準的な治療を心がけて参りたいと考えております。2012.10.11
うつ病の治療
うつ病の治療 はじめに
うつ病の治療では薬物療法,精神療法、環境調整が重要です。薬物療法で重要なのは抗うつ薬です。不眠や不安に対して一時的に睡眠導入剤や抗不安薬を併用することもありますが、これらはあくまで補助的な薬剤であり,それらの症状が軽減,消失すれば中止してかまいません。ところが抗うつ薬は,うつ病が良くなったと感じても再燃や再発の予防のために数ヶ月は継続した方が望ましいのです。2012.06.08
抗うつ薬の開発の歴史
抗うつ薬が精神科の治療として臨床で使えるようになったのは、1950年代のことでした。当時は三環系抗うつ薬が第一世代の抗うつ薬としてうつ病治療で中心的な役割を果たすとともに、うつ病の研究やその後の抗うつ薬の開発に多大な影響を与えました。これらの薬剤はその効果の強さから現在でも使用することがありますが,様々な副作用の問題がありました。このような問題を解決すべく開発された四環系抗うつ薬などの非三環系抗うつ薬が第二世代抗うつ薬として1980年代から1990年初頭に本邦で導入されました。さらに、三環系抗うつ薬に見られるような副作用の問題を解消し、ノルアドレナリンとセロトニンのいずれかあるいは両方の再取り込み阻害作用を残した薬物としてselective serotonin reuptake inhibitors(SSRI)やserotonin/noradrenalin reuptake inhibitors(SNRI)が開発され、1999年以降次々に本邦でも導入され現在に至っています。これらの薬剤は先述した三環系抗うつ薬で問題となっていた副作用が少ないこともあり、現在ではうつ病治療の第一選択薬となっています。2012.06.08
抗うつ薬の処方に関する歴史
三環系抗うつ薬が主流だった頃は,精神科の薬物療法の歴史やその研究の歴史も浅く、それらの使い方についても十分な議論ができていませんでした。そのため処方についてはそれぞれの精神科医のセンスにまかされた職人的な色彩もありました。しかし、抗うつ薬の使い方,処方の仕方についての研究も進みました。特に,不十分な量の抗うつ薬を多剤併用するという処方の仕方が、うつ病がなかなか治らない一因になっている可能性も指摘されるようになりました。現在では,どのような抗うつ薬をどのように処方するかといったガイドラインが作成されています。抗うつ薬を処方するわれわれには、これらガイドラインに精通しつつ経験に基づいて適切な処方を行っていくことが求められています。2012.06.08
どこで治療を行うか
うつ病という診断がつく患者さんでも,重症度や治療の緊急性には個人差があります。命に関わる危険性が高いほど緊急性は高いですし,入院治療を行うことが望ましい場合が増えてきます。特に重要なのが自殺の危険性の評価です。また,意欲の低下や自発性の低下が著しい場合,食事や水分の摂取も困難となります。このような場合はやはり入院が必要になるかもしれません。抗うつ薬の投与も行われますが,抗うつ薬の効果発現には数週間要することも多く,緊急性を要する場合には電気けいれん療法を選択することもあります。最近は麻酔科の先生に麻酔をかけてもらいながら電気を使った治療を行う修正型電気けいれん療法を総合病院の精神科では行っております。この治療の特徴は効果発現が早いことが期待できることです。病状によっては積極的に電気けいれん療法をお勧めすることもあります。
以上のような重症度や緊急性を伴わない場合は原則として先ずは外来で抗うつ薬を開始することになります。2012.06.08
どのような抗うつ薬を使用するか
患者さんが持っている身体の病気やその治療薬の有無などによって、どの抗うつ薬を使用するか判断が異なってきます。抗うつ薬によっては,緑内障などの身体の病気を持つ方には慎重な使い方が求められるものがあったり,他の身体の病気の薬との飲み合わせに注意が必要なものもあるからです。また、特に高齢者では薬物への反応性が低い一方で副作用が出現しやすいこともありますので,慎重に抗うつ薬の種類や量を選ぶことが必要です。一方で,抗うつ薬の種類によって,うつ病のどのような症状に効きやすいか、併存する他の精神疾患や身体症状に効きやすいか、といった特徴が異なるとも言われていますので,それらの情報を参考に抗うつ薬を選ぶこともあります。2012.06.08
抗うつ薬をどの程度服用するか その量,その期間
重症度やどこで治療を行うのか,患者さんの体の状態はどうか,などによってかわってきますが,抗うつ薬はなるべく低用量から開始します。開始後間もない時期は,残念ながら副作用が出現しやすく,効果はまだあまりはっきりと現れてきません。その点を十分に患者さんに説明して処方します。副作用と効果のバランスをみながらそれぞれの薬剤で推奨されている維持量まで増量します。薬によって、また患者さんによっては低用量で効果がはっきり現れる場合もありますが,多くの場合は維持量まで増量して経過を見ます。その時点で十分な効果があればそれを数ヶ月は続けていただきます。効果が全くなければ他の薬剤に変えますが,部分的に効果があり副作用も目立たない場合は,その薬剤で認められている最大量まで増量します。重要なのは、効果がなければ十分量まで増量し、十分期間続けることです。
回復した後もしばらくは抗うつ薬を続けていただきます。早急な抗うつ薬の中止は再燃や再発の危険性が高いからです。どの程度服薬するかは過去にうつ病になったことがあるか否かなど,経過によって,また患者さんのおかれている状況などによって総合的に判断します。2012.06.08
抗うつ薬が効かない場合
最初に処方された抗うつ薬を最大量,十分な期間内服しても改善しない場合,別の種類の抗うつ薬に切り替えたり,抗うつ薬に炭酸リチウムや抗てんかん薬,あるいは統合失調症の治療に使う抗精神病薬,さらには甲状腺刺激ホルモンなど抗うつ薬とは異なった種類のお薬を追加することがあります。そのような対応で回復することも珍しくありません。また、『どこで治療を行うか」の項でも触れた電気けいれん療法を行うこともあります。しかし、それらの方法でも回復しない場合は,今一度診断を見直したり,環境調整や精神療法を工夫しつつ薬物療法も根気強く続けます。2012.06.08
環境調整
うつ病の治療に当たっては適切な環境調整も重要です。多くの場合,休養が必要と判断されます。十分な休養のためには,家族や職場の人の理解も必要です。これらのキーパーソンにも、うつ病についての理解を深めてもらうような説明を行うことが大切です。必要ならば診断書を作成し休職を指導することもりますし、自宅で十分休養のとれない患者さんには一時的な入院をお勧めすることもあります。
ただし、休養の取り方やその期間,さらには復帰の仕方も重要です。休養の初期には気の向かないことはせず、とにかく休んでいただきますが,中期以降は生活リズムの構築や適度な運動も取り入れることが大切です。また、病状によっては仕事などを続けていただきながら治療を行うことがより適切な場合もあります。うつ病の場合励ましは厳禁といわれますが,病状によっては励ましながら治療を行った方が良い場合もあるようです。2012.06.08
精神療法、心理療法
うつ病治療で現在注目されている精神療法,心理療法としては認知行動療法,対人関係療法があります。
認知行動療法とは、とてもおおざっぱに説明すると,患者さんが陥りがちなやや歪んだ極端な物事の捉え方に気付き、それを現実的かつバランスの良い物事の捉え方に意識して修正していくことにより気分や不安を軽減しようとするものです。例えば数人のグループと道ですれ違うときに,そのグループの中で笑い声が上がった,それを見たあなたはどう感じますか? Aさんは「何かいいことがあったのかな」くらいに思い,その後の気分は特に変わりはなかったと答えました。Bさんは、「自分の着ている服装が変で笑ったのかな」と捉え、その後の気分は落ち込み,服装が気になって落ち着かなくなったと答えました。実際そのグループでなぜ笑い声が上がったのかは,そのグループのメンバーに聞いてみないとわかりません。彼らが笑ったという行動をどう捉えるかによってその後の気分がAさんとBさんとで全く異なっています。このような物事の捉え方を自動思考と呼び,自分の陥りがちな自動思考に気付いたり,そこを意識して修正していくことになります。
対人関係療法とは,おおざっぱに説明しますと,患者さんとその患者さんにとって重要な他者(夫であったり実母であったり)との現実的かつ現在の人間関係に焦点を当てて,患者散自身のコミュニケーションの取り方に工夫を加えることで、対人関係からくるストレスを減らしていくもの言ったら良いでしょうか。例えば夫との関係がぎくしゃくしている女性患者さんの場合,よくお話を聞いてみると,患者さんがご主人に対して期待していることについて、患者さんはきちんと夫に伝わっていると思っていても,実は夫はその役割を気付いておらず,夫としても何とか力になりたいと思っているにもかかわらず、逆にそれも患者さんに伝わっていないといったすれ違いのような状況にあると感じられることも珍しくありません。それについて患者さん自身が気付けるようになり,現実的かつ具体的に患者さん自身が適切なコミュニケーションをとっていけるようになることを目指すものです。
いずれの治療法も標準的なやり方で行うとなると,一回の面接時間が1時間近い者になるため,一般の精神科や心療内科のクリニックでは,これらを標準的な形で行うことは現実的には難しいかもしれません。しかし標準的な形で行えなくても,それらの治療のエッセンスを取り入れて日々の生活のヒントとして使っていくことは有用かもしれません。患者さんによってそのようなヒントを提示することが適切と考えられた場合は通常の診察の中で説明させていただくことがあります。また,患者さん向けのガイドブックも出版されており,それらをお勧めすることもあります。
また、認知行動療法,対人関係療法といった名前のついたものだけが精神療法ではありません。うつ病の症状のつらさを傾聴し共感すること,うつ病について説明しご本人やご家族のうつ病に対する理解を深めること,ご家族の心配事をお聞きしつつ患者さんが安心して休養できる環境をご家族とともに作っていくこと(次の「ご本人,ご家族に心がけていただきたいこと」もご参照ください),会社と相談し環境を整えていくお手伝いをすること,これらも重要な精神療法だと思っています。2012.06.08
行動活性化
うつ病の治療法の一つとして注目を集めつつある方法です。うつ病では意欲が低下し,自己評価が低下してしまいます。自分が取り組むべき課題が非常に大きく困難なものに見えてしまい、意欲も低下しているために取り組むことがますます難しく,取り組まずにいるため気分は冴えず,ますます自己評価が下がってしまいます。その上課題が残ったりますます増えたりしてしまうというループにはまり込んでしまいます。気分が落ち込んでいるから行動できないという側面もあるかもしれませんが,行動が滞っているために気分が低下したままでいる可能性もあります。
例えば大量に洗濯物がたまっている状況をイメージしてみましょう。量が多いほどどこから手をつけてよいかわかりません。手をつけずにいるとますます洗濯物が増えてしまいます。気分が落ち込み身体がだるくなってついベッドに潜り込んでしまうかもしれません。横になっていたら一時的にはだるさが軽くなったように感じるかもしれませんが,洗濯物がたまっている状況にはかわりありません。逆に,意欲がわかず身体がだるい中で,たまった洗濯物のうち,タオルだけでも洗濯したらどうでしょうか?洗濯が出来たことにより気分が多少は改善し,充実感や達成感を感じるかもしれません。そのときには幾分身体のだるさも軽くなっているかもしれません。洗濯物の残りが減っていることは間違いありませんし、その分心の負担も軽くなっていることでしょう。
横になるという行動は休養という側面もあるかもしれませんが,洗濯物を片付けるという問題を回避する,気分の落ち込みや身体のだるさを一時的に感じなくてすむように回避しているという見方もできます。行動活性化という方法では,単に楽しい行動を気分転換に取り入れるということではなく、このような回避行動がうつを維持する原因になっているという点に着目しています。行動活性化によりうつを回復させ,より良い生活を過ごすための変化を起こすことにつながっていきます。
これまで述べてきたように,うつ病では休養も重要です。しかし状態や病状によっては休養は毒にも薬にもなり得るのです。
広島大学精神科の准教授である岡本泰昌先生監訳で創元社より『うつを克服するための行動活性化練習帳 認知行動療法の新しい技法」が最近出版されました。詳しくはこの本をご参照ください。当院の待合室でもご覧いただくことが出来ます。2012.08.03
ご本人,ご家族に心がけていただきたいこと
うつ病はあくまで病気であることを理解してください。病気であり,医療の対象となってしかるべき状態です。単なるなまけや疲労ではないことを今一度ご確認ください。
うつ病と診断されたら,できる範囲で至急に心理的休息がとれる体制を作りましょう。心理的急速にはご家族の本人の病気に対する理解も不可欠です。理解してくれている家族の元ならば,心から休むことができるでしょう。
抗うつ薬などの薬物療法を用いることが心理的休息とともに治療上非常に重要です。時に「精神科の薬は飲んでほしくない」などのご希望をおっしゃるご家族もおられますが,お薬の安全性や必要性をしっかり医師からお聞きいただき,理解を深めていただきたいと思います。残念ながら副作用のない薬物は精神科の薬に限らずありません。しかし最近の薬剤は「抗うつ薬の開発の歴史」でもふれた通り,副作用が少なく安全性も高くなっています。まして、「精神科の薬を飲んだらぼける」などといったお話は全く根拠のない話です。ご心配であればぜひ担当医にご質問ください。
アルコールや物質の乱用あるいは依存が存在するときは、お酒や薬物からの離脱がうつ病の回復のために不可欠なことが多いです。乱用や依存までいっていなくても,特にアルコールはうつ病からの回復の妨げになります。
またうつ病からの回復過程では、症状に一進一退があります。一喜一憂しないようにしましょう。うつ病の症状は通常、週単位で良くなります。また、すべての症状が同時に良くなる訳ではありません。例えば最初は不眠やイライラが落ち着き,徐々に食欲が戻り,落ち込みも減ってきたけれども,意欲や興味の回復にはもう少し時間がかかるといった具合です。これらの回復過程にも個人差があります。
またこれもとても大切なことですが,人生に影響するような重大な決断は出来る限り保留にしてください。特にうつ病の急性期(治療が始まる前や始まった頃)には,例えば「自分は会社に迷惑をかけるだけだ」などと、悲観的、自責的な考えが強くなります。その考えはあくまでうつ病によって作られた歪んだ考えです。その考えに従って退職などを決断すると,うつ病から回復した後に後悔してしまうことになります。締め切りのない判断はぜひ保留にしてください。
最後に,これが最も重要かもしれませんが,自殺をしないようにしてください。現在の日本では交通事故で亡くなる方よりも遥かに多くの人が自殺でなくなっており,その大半はうつ病などの精神疾患に影響を受けているといわれています。うつ病は多くの場合治る病気です。治ってしまえば「どうしたあのときあそこまで追い込まれていたのだろう」と不思議に思うものです。
以上、うつ病はとても苦しい病気ですが,病気である以上様々な治療法があります。うつ病についてしっかり理解して,うつ病とうまくつきあっていただければと思います。2012.06.08
おすすめの本
うつ病の認知療法について簡単に学びたい方には創元社から出ている大野裕先生著「こころが晴れるノート」がわかりやすくてよいと思います。当院の待合室でもご覧いただくことが出来ます。20120615

うつ病の対人関係療法について学びたい方には創元社から出ている水島広子先生著「対人関係療法で治すうつ病」がよいと思います。20120615

広島大学精神科の教授である岡本泰昌先生監訳で創元社より『うつを克服するための行動活性化練習帳 認知行動療法の新しい技法」が出版されています。2012.08.03

双極性障害(躁うつ病)の診断
躁うつ病とうつ病は同じではないのですか?
名前が似ていることもあり,同じ病気だと思われがちですが,異なった病気ととらえておいた方が良いようです。
躁うつ病とうつ病で共通しているのは,いずれも気分の落ち込みや意欲興味などの低下と行った症状が数週間持続するといううつ状態を呈するということです。別項で述べますように,このうつ状態の症状だけをみてもその患者さんが躁うつ病のうつ状態なのか,うつ病のうつ状態なのかはほとんど区別がつきません。それでは,躁うつ病の方とうつ病の方は何が違うのでしょうか?この質問の答えは難しくはありません。躁うつ病の患者さんは躁の状態になったことがある,うつ病の患者さんは躁の状態になったことがないという経過の違いです。
それでは,今までうつ状態しか出ていなかった人が,将来躁状態が出たら診断がかわるのでしょうか?その通りです。躁状態が出ていない限りうつ病としか診断できませんが,一度でも躁状態が出現したら,躁うつ病と診断を変更します。
うつ病を単極性うつ病、躁うつ病を双極性障害と呼びます。うつ病は気分の落ち込みと言う一方だけ(単)の極が出るもの,躁うつ病は気分の落ち込みと高まりの双方の極が出るもの,という意味です。
うつ病の項でも触れましたが,うつ状態で初めて受診された場合,過去に元気が良すぎる時期がなかったかどうかを必ず患者さんやご家族にお聞きしています。それは躁うつ病かうつ病かを判断するためです。しかし、ある程度重い躁状態にならない限り,軽い躁状態は患者さんとしては「調子が酔い,絶好調」としか認識しておらず,ご家族も特に気に留めていないことが多く,仮に過去に躁状態が出現したことがあったとしても見逃されていることが多いと言われています。このような場合,血のつながりのある方に躁うつ病の方がいる,うつの発症が比較的若い,抗うつ薬による回復が速い、性格傾向として元々活発で活動的で外交的,バイタリティにあふれ仕事人間,グループの中でもリーダー的な立場になる傾向が強い,などの場合に双極性障害である可能性も頭に入れて治療を行うようにしています。2012.05.14
躁のときの症状にはどんなものがありますか?
躁状態の一例をお示しします。なお,内容はすべてフィクションです。
会社員の太郎さん46歳
太郎さんはもともと社交的で人望が厚く人気者でした。大学生のころから、2、3年に一回程度理由もなくやる気や食欲がなくなり、勉強や仕事の能率が落ちる時期が数週間みられることがありました。いずれも自然によくなっていたのでお医者さんに相談に行くこともありませんでした。30歳の時にマンションを購入しましたが、一緒に暮らしている奥さんから見ると当時の収入の割に大胆な買物であり購入に反対しましたが、太郎さんに押し切られて購入することになったそうです。実際太郎さんも後になって少し悔やんでいた様子でした。
そんな太郎さんですが、3か月前に新しいプロジェクトの責任者に抜擢され意欲的に取り組んでいました。プロジェクトは順調に進んでいるにもかかわらず、次第に身体がだるく感じるようになり、仕事の能率も落ちました。これ以上仕事を続けることが難しいと感じるようになりましたが、1ヶ月くらいで自然に元の状態に戻りました。ただ、いつも以上に気分が明るくなり、元気に仕事に没頭するようになりました。どんなに仕事をしても疲れ知らずで遅くまで残業し、仕事後は毎晩部下と飲み歩きいつも勘定を太郎さんが全て支払っていました。いつもなら余るくらいの1カ月のお小遣いが一週間でなくなってしまうこともあり、奥さんの心配が始まりました。飲み会の席でも太郎さんがあまりにもよくしゃべるため、部下たちも驚き噂するようになりました。朝もいつもより3時間も早く起きて仕事の書類を作ったり、2時間かけてランニングして出社するようになりました。とうとう職場では上司の方針をみんなの前で大声で批判し罵倒し、社長に直接仕事のアイデアを書いたメールを送ることもありました。自宅でもあまりにもよくしゃべり、夜遅くまで長電話するなど、太郎さんの異変に奥さんもますます心配するようになりました。そんな時奥さんのもとへ太郎さんの上司から職場での様子について電話で連絡がありました。奥さんは太郎さんを連れて精神科を受診することにしました。嫌がる太郎さんを連れて受診したところ、医師からは双極性障害で現在中等度の躁状態にあると説明を受け、入院治療を勧められました。ところが、太郎さんはこれが自分の本来の姿であり、その診断には納得がいかないと入院を拒否するのでした。
解 説
躁の時の症状について簡単に言うと、「うつの反対」ということになります。症状は徐々に出現しますし、重症度も患者さんによって異なりますから、患者さんによって、また、時期によってどの程度症状が出現するかは変わってきます。
一般に躁のときには、気分は爽快、ハイテンションになり、表情は晴れやかで、声も大きくはきはき、しかし口数が多くなりすぎてしまいます。口数が多いだけではなく、話も次から次に話題が変わってしまいます。何かについて話をしていても、他に話したいことを思いつくとすぐにそちらに話題が移ってしまうため、結局何が言いたいのか理解しづらくなることもあります。話を遮ろうとしてもとまらず、時には遮られたことに腹を立てるなど非常に怒りっぽくなることもあります。夜も眠れなくなりますが、本人にとって「眠れなくて困る」ことはなく、「寝ている時間が惜しい」と感じて、睡眠時間を削って仕事に熱中したり、趣味に没頭したりします。何かしていないと気が済まなくなりいろいろなことに手をつけますが、途中で興味が他のものに移ってしまい中途半端なまま次に移ってしまうため、能率も上がりません。食欲は増えることが多いですが、摂取カロリー以上に動きまわって消費カロリーが増えるため、体重はむしろ落ちていることも珍しくありません。物事の考え方も変化します。自己評価、自尊心が高まり、自分はなんでもできる、優秀な人間だと感じることもあります。逆に周りの人間が劣って見えてしまい批判したり罵倒してしまうこともあります。過度に楽観的になり、本来であれば手の出せないような買い物をしてしまったり、性的に無分別な行動に走るなど快楽に熱中してしまうこともあります。これらの躁症状が強くなるほど、患者さん本人は病気による変化という認識を持つことが難しくなり、自分の才能が開花したなどと誤解し治療の必要性が理解できず、服薬などの治療を拒否するようになります。2012.05.14
躁状態のときに引き起こす生活上のトラブルにはどんなものがありますか?
躁状態の一例をお示しします。なお,内容はすべてフィクションです。
3人の子供を持つ主婦の花子さん33歳
高校卒業後に7年間、食品店の店員として勤めていたことがある花子さんは25歳の時に結婚し、その後3人のお子さんに恵まれました。花子さんのおばあちゃんは双極性障害で治療を受けたことがあります。現在はご主人と3人のお子さんと5人暮らしを営んでいます。明るい性格の花子さんは近所づきあいもよく、子育て仲間も多く、子供を幼稚園に送迎したり主婦業、育児に帆走していました。最近子供に手がかからなくなったので、子育て、主婦業をしながらアルバイトを始めたところでした。
そんな花子さんの異変に1ヶ月くらい前からご主人が気づくようになりました。朝早くから起きて洗濯などあわただしく家事をするため、同居している家族も夜が明けないうちから起こされることがありました。アルバイトを始めたこともあり、朝早くから家事をするのは大変だろうとご主人は心配していたのですが、いつのまにか、ヨガ教室、カラオケ教室、フィットネスクラブなど習い事も始めたといいます。それだけのことをして体がもつのかと心配しましたが、体も疲れないしかえって調子がいいと花子さんはいいます。ご主人が帰宅するといつも携帯電話で大きな声で大笑いしながら友達と話したりしています。夜遅くまで長電話しているため、「相手に迷惑ではなかろうか」と心配するようになりました。ある日は、帰宅してみると花子さんは不在で子供たちだけでテレビを見て過ごしていました。聞くと子供を置いてアイドル歌手のコンサートに出かけていったというではありませんか。週末に熱を出した長女を小児科に連れて行った際には、担当医の診察に不満を持ち診察室で大声で「ヤブ医者!」などとどなり散らしてしまったのです。他人に対してたてつく姿を初めて見たご主人は「これはただ事ではない」と感じました。そんなある日、花子さんがデパートで一度に数十万円の買い物をし、その上店員と口論となっているとの連絡を受けました。意を決したご主人はデパートに花子さんを迎えに行き、そのまま精神科を受診しました。中等度の躁状態と診断され入院を勧められましたが、花子さんは怒って医師を怒鳴りつけてしまうのでした。
解 説
このように生活上のトラブルには様々なものがあります。いろんなことに興味を持ち、無分別に手を出し過ぎてしまいます。花子さんのように時間や経済的な問題を顧みずいろんな習い事を一度にはじめてしまうこともあります。しかし、興味がすぐに別に移ってしまうため、いずれも中途半端なままで終わってしまいます。これは仕事や家事にも言えることで、食事の支度、洗濯などが途中で止まってしまっていたり最後まで完結できなくなります。朝早くから夜遅くまで何かしている様子ではあっても、実際は全然仕事が進んでいないこともあります。このように仕事や主婦業、社会生活での行動に変化が現れ、社会生活に支障をきたすようになります。さらに、お金の使い方が荒くなり、普段ではとても考えられないような高価な買物や契約をしてしまう、その結果多額の借金をしていることが後から判明するなどの経済的なトラブルに発展してしまうこともあります。また、夜遅い時間に相手の迷惑を顧みず長電話をするなど相手に迷惑をかける行動、自分が優秀で周囲が劣っているように感じるようになり、例えば上司が無能に見えて立場や状況を顧みず批判する、あるいは怒りっぽくなり相手と対立してしまう、喧嘩が増えるなどの対人関係のトラブルも目立ちます。このように社会生活において人間関係を損ねてしまうトラブルに発展してしまいます。上述したもの以外にも、躁状態では性欲が高まり、快楽を求めてそのような行動に熱中するようになってしまうため、異性に声をかけて無分別な行動に走ってしまうこともあります。
症状が進むほどトラブルになりやすくなりますし、また、躁症状が改善した後にこれらの行動やその結果について患者さん自身が悔やみ、悩み、うつ症状の一因になってしまうこともあるので、いかに早期に治療に結びつけるかが重要です。2012.05.14
双極性障害に妄想や幻覚を伴うことがありますか?
少し硬い表現になりますが、妄想とは、「現実とは異なる内容の考えを確信してしまい、修正できない考え」のことを言います。例えば、そのような事実はないにもかかわらず「自分は常に警察に監視され、部屋にも盗聴器が仕掛けられている」と確信してしまった場合、そのような考えは妄想であり、周囲が修正しようと説得しても全く聞き入れることも修正することもできません。こういう考えを妄想といいます。「盗聴器が仕掛けられているような気がする」と確信ではなく不審に思っている程度で、周りから「そんなはずはないよ」と説明されることで「やはりしかけられるわけはないよな」と修正できるものは妄想とは言いません。
妄想にはその内容によっていくつかの種類があります。自分が被害にあう内容であれば被害妄想、つけられていると確信する内容であれば追跡妄想などと呼びます。
双極性障害でよくみられる妄想の内容は気分の動きに一致していることが一般的です。例えばうつ状態では気分の落ち込みが生じます。情けないなどと感じ、自分はだめな人間だと感じます。すると自己評価が低下する方向に考え方が変化します。このようにうつ状態では自分を過小評価する内容である妄想が一般的で、これを微小妄想といいます。微小妄想には心気妄想、貧困妄想、罪業妄想と呼ばれるものがあります。心気妄想とは「自分は不治の病にかかってしまった」「おなかが痛いのは癌が原因だ」と、そのような事実はないにもかかわらず、身体的に重篤な状態だと確信してしまうものです。同様に貧困妄想は「自分は破産してしまった」「会社が倒産する」、罪業妄想は「自分は皆に迷惑をかけている」「世の中が不景気なのは自分のせいだ」などと確信してしまうものです。一方で躁状態では気分が高揚します。現実も将来も明るいものに感じ、自分はすごい人間だと感じます。すると自己評価が高まる方向に考え方が変化します。このように躁状態では自分を過大評価する内容である妄想が一般的で、これを誇大妄想といいます。誇大妄想には発明妄想、血統妄想、被愛妄想と呼ばれるものがあります。自己の能力、経済力、業績、血統などについて実際よりも過大に評価して確信してしまいます。「大発明をした」「自分は高貴な家柄の出身だ」「あの子は自分に惚れている」といったものが挙げられます。
このように双極性障害でみられる妄想の多くは気分の動きと一致しているように見えます。ところがまれに、気分の動きと一致していないものが見られることがあります。例えば「やくざが殺しに来る」「警察が捕まえに来る」などの妄想が見られることもあります。ただし一見気分の動きに調和しないように見えても「自分は重要人物だからやくざが殺しに来る」「自分は大きな罪を犯したから警察が捕まえに来る」など、背景にはやはり自己価値の過大・過小が存在していることがあります。2012.05.14
躁状態のときには頭脳明晰になったり、才能が豊かになったりというメリットはありますか?
躁状態では、気分が爽快になり自信がみなぎります。頭が冴えわたるように感じます。才能があふれるようにも感じます。しかしあくまで感じるのみで、気分や思考が健康な時とは異なる状態になるだけで、決して知能が高くなるわけではありませんから、頭脳が明晰になったり才能が豊かになることはありません。何かに取り組んでいても次々にやりたいことが浮かんできてそちらに興味が移ってしまうために、本人は「できている」「やり遂げた」と思っていても、実際には肝心なことが抜けおちていたり、中途半端なままで終わってしまっていることもしばしばあり、本来の自分の力すら発揮できていないことの方が多いです。また実際には、躁状態では認知機能と呼ばれる集中力などの脳の働きが低下することが知られています。しかも、躁状態の再発を繰り返すほど躁状態が改善した健康状態(寛解状態)の時の認知機能すらも低下してしまうという結果を報告した論文もあります。つまり、再発を繰り返すほど脳には良くない影響が現れることになります。
たしかに、作曲家のシューマン、チャイコフスキー、作家のゲーテ、夏目漱石などは双極性障害を持っていたといわれています。彼らのように双極性障害を乗り越えて歴史に残る仕事をした芸術家も少なくありません。彼らの作品の一部は軽い躁状態のときに作られたものかもしれません。躁状態では芸術どころではありませんが、軽い躁状態なら創作にプラスになる面もあるのかもしれません。しかし、軽い躁状態になって才能が獲得されるものではありません。また多くの場合、軽い躁状態を放置しているとその後により激しい躁状態あるいはうつ状態になる危険性があります。仕事がしやすいという理由で安易に軽躁状態を放置することは危険です。
患者さんやご家族には、くれぐれも「仕事がしやすい」「才能が豊かになった」と誤解して躁状態を歓迎するような姿勢を持つことなく、一方で「著名人のなかには双極性障害をのりこえて歴史に残る仕事をした人もいる」ということを励みにして病気と付き合ってもらいたいと思います。2012.05.14
双極性障害を疑ったほうがよい症状にはどんなものがありますか?
皆さんはどのような体調の変化を感じたら病気を疑ったりお医者さんにかかりますか?咳、熱が出たら風邪やインフルエンザを疑ってお医者さんにかかるでしょうし、お腹が痛み吐いたりしても受診するでしょう。このように普段存在しない身体の兆候が現れたら何らかの病気を疑ってお医者さんにかかると思います。このように病気から来る体調の変化、病気ではないかと疑う体調の変化を症状と呼びます。夜眠れない、食欲がないといった体調の変化も一般に「症状」として受け止められやすいと思います。うつ病についての情報が一般にも普及し、気分が落ち込む、やる気が出ないといった気分の変化も、症状として受け止められやすいでしょう。これらの症状は患者さん本人も困ったと感じるので、見つかりやすいといえます。
ところが躁状態の場合、気分が良くて元気に感じるという症状ですから、患者さん本人が「困った」と感じにくいと言えます。つまり「症状」として自覚されにくいものです。睡眠時間が短くなっても、かえって好都合に感じるものです。躁状態の場合、なかなか患者さん自身が「躁状態になった、治療を受けないと」と自覚しにくいものです。このような理由で、躁状態の発症や再発の発見には周囲の協力が非常に重要です。
では、躁状態の人を周囲から客観的に見るとどのように見えるのでしょうか。軽い躁症状の場合は、よくしゃべる、明るくなった、なんとなく落ち着かないなどと感じますが、このような変化のみでとどまる間は周囲もあまり困らないために、「症状」としてとらえられにくいと言えます。再発であれば以前と同じだと感じて気付けますが、特に初めての躁状態の時には周囲からも気づかれにくいものです。躁状態が進行してより重症になった場合、お金遣いが荒くなる、怒りっぽいなど、行動面の変化として現れてきて周囲も徐々に困ったと感じるようになります。再発の場合はすぐに再発と気付かれます。初めての場合でも、躁状態の知識があれば行動面の変化をみて双極性障害の躁状態による「症状」ではないかと疑えます。ところが、知識が乏しい場合、行動の変化というのはその人の性格としてとらえられがちで、なかなか「症状」として理解されにくいものです。前項までに延べてきたような行動面の変化を性格と決めつけ過ぎず、双極性障害によるものではないかと疑うことが大切です。ここで重要なのは行動面の変化です。躁状態、うつ状態、健康状態にかかわらず一貫して同じように見られる行動の傾向は性格的なものかもしれません。そうではなく、いつもとは異なった行動がみられるという変化がポイントになります。
そのほか、一見双極性障害とは思えない症状で、双極性障害を疑ったほうがよい症状としては、まず身体症状が挙げられます。双極性障害であろうが、そうでなかろうが、うつ状態の時には様々な身体症状を自覚しやすくなります。痛み、易疲労感、便秘などの消化器症状などです。身体の症状ですから、最初は身体の病気を疑って内科などを受診しますが、検査しても異常がない場合、うつ状態に伴う身体の症状であることもあります。内科などで自律神経失調症ではないかと説明を受けた場合などは、うつ状態を疑った方が良いかもしれません。そのうつ状態の根本的な原因が双極性障害ということもあります。
そのほかに、一見双極性障害とは思えない症状で、双極性障害を疑ったほうがよい症状(行動)として、特に20歳以下の若い双極性障害の患者さんでは、以下に述べるようなものが見られることがあります。それは、自傷・他害行為、生活リズムの乱れ、大量服薬、アルコール・薬物への依存傾向、過食・拒食、パニック発作・過呼吸発作、各種身体症状、成績低下、遅刻・不登校、引きこもりなどです。これまでみてきた双極性障害の典型的な症状(行動)とは異なってお感じになられることでしょう。若い方の場合、症状(行動)の出現に、思春期特有の心理状態、環境要因も影響しますので、典型的な症状(行動)以外にもこのような変化が出現しうるのだと考えられています。
なお、再発の場合、これまでにその患者さんが経験した躁状態と症状の出現、進行の具合が似ていると言われています。同一人物の躁症状の現れ方は似ているということです。例えば、これまで躁状態になった際、最初に睡眠時間が短くなり、朝犬の散歩に行くようになることから始まり、徐々に躁状態が進行したという経験があれば、朝犬の散歩に行くようになったという変化を躁状態の初期兆候として疑い、早めに主治医と相談できると、早期から再発に対する治療ができ、大きく調子を崩すことを食い止めることができるかもしれません。このように再発の初期兆候を知り、適切に対応できるようになることはとても重要です。2012.05.14
双極性障害のうつ症状はうつ病と見分けがつかないものなのですか?
うつ状態の患者さんの診断をつける際、どのような場合に双極性障害のうつ状態と診断し、どのような場合にうつ病と診断するのでしょうか?双極性障害の診断には、必ず少なくとも一回の躁状態の既往がなければなりません。過去に躁状態の時期があるならば、診断は双極性障害のうつ状態となります。しかし、これまでに躁状態がない、あるいは躁状態を見逃されていてその存在が明らかでない場合にはうつ病と診断されます。もし過去に存在した躁状態を誰にも気づかれたことがなく見逃されていた場合、本当は双極性障害なのだけれども、現在のうつ状態の診断はうつ病になります。また、初めて躁状態が出現する以前にうつ状態を呈した場合、そのうつ状態はうつ病と診断されます。この場合、その後初めて躁状態が出現した時点で、初めて双極性障害と診断され、過去のうつ状態についても遡って実は双極性障害のうつ状態だったと判断されることになります。
うつ状態の患者さんを診たときに、双極性障害と診断するのか、うつ病と診断するのか、その判断は治療上非常に重要です。使用する薬剤も異なってきます。実際専門家の中には、うつ病と診断され治療を受けてもなかなか改善しない人たちの一部は、実は双極性障害であるにもかかわらずうつ病と診断されて、うつ病として治療を受けているから改善しない可能性を指摘する人もいます。
このように現在のうつ状態がうつ病によるものなのか、双極性障害によるものなのかを見極めることは治療上非常に重要ですので、うつ病によるうつ状態と双極性障害によるうつ状態の比較に関してはいろいろと研究されています。それらの結果を見ますと、気分の落ち込み、やる気が出ずごろごろしてばかりいる、自分は役立たずだと考えるなどの自責的な考え、不眠、食欲低下などの症状はうつ病の方で顕著で、逆に、自分が自分ではない感じがする(離人症)、妄想といった症状は双極性障害のうつ状態で顕著でした。また、初めて症状が出現した時の年齢は双極性障害よりもうつ病の方が高かったといいます。そして何より、血縁関係にある方に双極性障害の患者さんが存在するという遺伝負因の存在が最も強く双極性障害を疑う根拠となります。このようにいくつか参考になる知見はありますが、実際にはうつ状態の時にその状態を診るだけでは双極性障害のうつ状態なのか、うつ病のうつ状態なのか、見分けがつかないことも多いです。2012.05.14
混合状態とはどんなものですか?
混合状態を一言で言うと、躁とうつが混ざった状態といえます。精神状態の要素を簡単に①気分(落ち込み、爽快など)、②意欲・活動性(活動性が乏しい、活発、など)、③思考内容(悲観的、楽観的など)などと分けて考えてみます。うつでは①気分が落ち込み、②活動性が乏しく、③考えの内容も悲観的になります。一方、躁では①気分爽快で、②活発で、③考えの内容もあまりに楽観的になりすぎます。
躁状態の治療中に、活発でよくしゃべるがその内容は悲観的で、感情が不安定で些細な事で泣くという状態になった場合を例に考えてみましょう。この状態は、①気分は落ち込み、②活動性は高いが、③考えの内容は悲観的と評価できます。このように躁の要素とうつの要素が混ざった状態を混合状態と呼びます。
混合状態は双極性障害において、躁状態からうつ状態に移行する時、あるいは逆にうつ状態から躁状態に移行する時に見られやすいといわれています。躁状態の治療、うつ状態の治療において、上記のような①気分、②意欲・活動性、③思考といった要素が全く同時に変化することは珍しく、それぞれの要素が時間差を持ちながら改善することがあるために混合状態と呼ばれる状態となります。
また、典型的な躁状態は気分が爽快で幸せいっぱいのような気分になりますが、中には不機嫌で怒りっぽい躁状態が見られることもあります。このような躁状態を不快躁病と呼ぶことがありますが、広義にはこのような状態をも混合状態と見なされることもあります。このような不快躁病のケースと混合状態が目立つ双極性障害のケースでは典型的な双極性障害とは異なった種類の薬剤が有効であるといわれています。2012.05.14
双極性障害(躁うつ病)の治療
躁うつ病の治療 はじめに
躁うつ病、双極性障害の治療の中心は薬物療法です。うつ病で用いるような認知行動療法や対人関係療法が併用されることもありますし,環境調整は当然必要に応じて行いますが,やはり躁を治す,うつを治す、そして再発を予防するという観点で薬物療法が適切に行われることが重要です。認知行動療法や対人関係療法はうつ病の項で述べているので,ここでは主に躁うつ病の薬物療法やご本人,ご家族に心がけていただきたいことについて述べてみたいと思います。
躁うつ病は躁状態の時期,うつ状態の時期,寛解状態の時期(うつでも躁でもない、気分の落ち着いている状態、本来の本人に近い状態)を繰り返す病気です。うつ状態のときには躁にさせないように注意しながらうつを治し,躁状態のときにはうつにしないように注意しながら躁を治し,寛解状態のときにはそれを継続することが治療の目標になります。
躁うつ病の薬物療法はここ数年の間でずいぶん変化しています。昔から変わらないところもありますが,特に維持療法や躁状態で使用する薬剤の種類が変化しましたし,うつ状態における薬物の使い方の考え方が変化しています。大きな変化の最大の理由は非定型抗精神病薬の登場です。非定型抗精神病薬とは,幻覚や妄想を主症状とする統合失調症の治療薬のうち,古くから存在する定型抗精神病薬に比べ副作用の軽減などを目指して新たに開発された新しい薬剤のことです。定型抗精神病薬も,昔から躁うつ病の躁状態の治療によく用いられてきました。ところがこれらは使い方によってはうつ状態を惹起するともいわれていました。一方で非定型抗精神病薬は躁状態の治療のみならず,躁うつ病の再発予防のための維持療法,さらには躁うつ病のうつ状態にも有効であると報告されるようになったのです。非定型抗精神病薬は統合失調症の治療で中心的な役割を担っていますが,躁うつ病の治療でも重要な位置を占めるようになっているのです。2012.06.011
再発予防のための維持療法
維持療法とは,双極性障害において,寛解状態を少しでも長く続け,再発を予防するために行う治療のことです。躁うつ病の薬物療法において,最終的にはいかに再発を予防するかという治療が重要になります。現在のうつや躁を治すことが大切であることも間違いないのですが,現在のうつや躁の治療が、それらからの回復の後に、再発予防につながるものになることが理想的です。そのような観点でうつや躁を治療することが重要になります。
双極性障害の維持療法に一般に良く使われる薬としては炭酸リチウム、バルプロ酸,ラモトリギンなどの気分安定薬,オランザピン,クエチアピン、アリピプラゾールなどの非定型抗精神病薬が代表的です。2012.06.011
躁状態の薬物療法
かつて、躁状態の治療では、炭酸リチウムやカルバマゼピンなどの気分安定薬とともに抗精神病薬(定型抗精神病薬)が使われていました。炭酸リチウムやカルバマゼピンにも躁を治す効果はあるのですが,効果発現に時間がかかり、躁状態が重症であるほど気分安定薬のみでは治療が円滑に進まないため,定型抗精神病薬を併用することが多かったのです。ところが定型抗精神病薬は,躁症状を治すだけではなく,うつにさせてしまう危険性があるとも考えられていました。そこで、躁症状の治療の進展具合に会わせて抗精神病薬を減量したり中止することが必要でした。
『躁うつ病の治療 はじめに」で述べたように,非定型抗精神病薬のなかには躁状態を治す効果のみならず,うつ状態を治す効果、再発予防効果などが認められる薬剤もあります。また気分安定薬のバルプロ酸は、安全性の高さや処方のしやすさから,初期から十分量の処方が出来ることもあり,炭酸リチウムやカルバマゼピンに比べて躁を治す効果発現が比較的早いといわれています。
現在躁うつ病の躁状態の治療は,炭酸リチウム,バルプロ酸,非定型抗精神病薬を組み合わせて行うことが主流になっています。2012.06.011
うつ状態の薬物療法
以前は躁うつ病のうつ状態では、うつ病と同様に抗うつ薬を使うことが一般的でした。うつ病のときとの違いは気分安定薬を併用するという点でした。ところが抗うつ薬はうつ状態を治すばかりか躁状態にしてしまうこともあり、躁状態のときの定型抗精神病薬と同様,うつ状態の改善とともに減量や中止を考えなければなりませんでした。その後の研究により,躁うつ病の患者さんに抗うつ薬を使用することで,躁状態にしてしまう(躁転といいます)危険性が高いのみならず,うつや躁の頻度が増えてしまう(急速交代化といいます)可能性や、混合状態(うつ症状と躁症状が混在した状態)にしてしまう危険性が高まると考えられるようになりました。これらのことから、躁うつ病のうつ状態の治療に抗うつ薬を使用することに批判的な流れもあります。しかし現実には抗うつ薬を使用せざるを得ないケースも存在します。現在のガイドラインでは,抗うつ薬には急速交代化などの危険性があるため使わずにすむなら使わないことが望ましい,どうしても使用せざるを得ないときには,気分安定薬とともに躁転が少ないといわれている種類の抗うつ薬を慎重に使うことという指針になっています。
抗うつ薬以外には,ラモトリギンという気分安定薬やオランザピンやクエチアピンといった非定型抗精神病薬に、躁うつ病のうつ状態を治す効果も報告されており,これらを中心に処方することも増えています。2012.06.011
患者さんやご家族に心がけてほしいこと
まずは躁うつ病について理解を深めていただきたいと思います。これは本人の性格ではありません。脳の病気です。病気である以上治療法があります。治療がうまくいかないこともありますが,それは本人やご家族のせいではありません。このページでもリンクを貼っていますが,日本うつ病学会のホームページでは,躁うつ病の人や家族のためにパンフレットが用意されています。無料で閲覧したりダウンロードも可能です。また、同じくリンクを貼ってある躁うつ病のホームページにも参考になる記事がたくさんあると思いますので,ぜひご覧ください。
躁状態や軽躁状態を経験したことのある患者さんは,そのときの気分がとても高揚しエネルギーあふれる状態なものですから、そのときの自分が「元気なときの自分」と誤解してしまい,周囲から見たら「本来の自分」にもどっている(つまり寛解状態にある)にも関わらず,患者さんから見たら「元気なときの自分」にはもどっていない、まだ不十分であると感じてしまうことがよくあります。簡単にいえば軽躁状態になることを望むような状況です。しかし、軽いとはいえ躁状態は多くの場合長続きしません。その後にはつらいうつ状態が必ずと言っていいほど待っています。気分の安定,長期的な安定のためには,軽躁状態を放置することはよくありません。「元気なときの自分」と「本来の自分」を分けてご理解いただければと思います。
躁うつ病のうつ状態の治療はなかなか難しいです。出来れば早くその苦しい状態から抜け出したい,抜け出させてあげたいと誰もが思うものです。しかし焦りは禁物です。じっくり,ゆっくり治療することで,その後の躁転や急速交代化を防げます。うつのときは思考も悲観的になるので,このまま治らないのではないかと考えがちです。しかし一旦は必ず良くなるはずです。焦らずあきらめず治療に取り組んでいただきたいと思います。2012.06.11
統合失調症の診断
統合失調症とは?
統合失調症は,人種、性別,貧富などとは無関係におよそ100人に一人が発症する脳の病気です。その多くは30歳頃までに発症します。統合失調症では幻聴や妄想という症状が現れますが,それらの内容は文化的な影響を受けます。アメリカの患者さんなら「FBIに監視されている」「マフィアに追われている」、アフリカの患者さんなら「森の精霊に見られている」などです。
原因はまだはっきりしていませんが,脳の病気であることは確からしいです。ときどき、「親の育て方が悪かった」「いじめが原因で」「本人の気が小さい,気力が足りない」などといわれるご家族がいらっしゃいますが,それらだけが原因で統合失調症になることはありません。
遺伝に関しても十分にはわかっていません。ただ、遺伝子が全く同じであるはずの一卵性双生児を対象とした研究で,一人が統合失調症を発症しても,もう一人が必ずしも統合失調症を発症する訳ではないことから,遺伝だけで発症するかしないかが決まる訳ではなさそうです。逆に、同じ双生児でも一卵性双生児と二卵性双生児を対象とした研究では、二卵性の双生児に比べて,一卵性の双生児の方が、双生児の双方が統合失調症になる割合が高かったことから,遺伝の影響は否定できないと考えられます。様々な研究から現在では,統合失調症になりやすい体質が遺伝し、そこにストレスなど種々の環境的な要因が重なり,統合失調症を発症するのではないかと考えられています。どんなに強いストレスを受けても統合失調症を発症しない人もいますし,統合失調症になりやすい体質を受け継いでいても,統合失調症にならない人もいます。統合失調症に限らず,うつ病の患者さんでも,健康な人でもいえることですが,ストレスを出来る範囲で減らす工夫,ストレスに対処する力をつけていくことは大切です。次の項で統合失調症がどのような脳の病気なのかをご説明します。20120622
統合失調症は脳の病気 ドパミン仮説
脳の中では多くの神経が互いに連絡を取ってネットワークを形成しています。神経と神経はどのようにつながっているのでしょうか。直接つながっている訳ではなく,神経と神経の間にはすきまがあります。神経の中を電気信号として伝わった情報は、次の神経までのすきまを、神経伝達物質と呼ばれる物質が移動することで、次の神経に情報を伝えます。そして次の神経の中をまた情報が電気信号として伝わっていきます。イメージとしては神経が陸地,すきまが海、電気信号がトラック、神経伝達物質が船です。神経という陸地を電気信号というトラックが荷物を運んできて,そこから神経伝達物質という船に乗り換えて海であるすきまを移動し,次の陸地である神経にたどり着き,その神経の中をまた電気信号というトラックが荷物を運ぶという訳です。この神経伝達物質にはドパミン,ノルアドレナリン,セロトニンなど様々な物質がありますが,統合失調症ではこのうちドパミンという神経伝達物質による情報伝達が健康な人と比べて違いがあると考えられています。では健康な人と,統合失調症の人はどのように違うのでしょうか。以下の説明はとても簡略化したないようですが,わかりやすい説明と思いますのでここに紹介したいと思います。
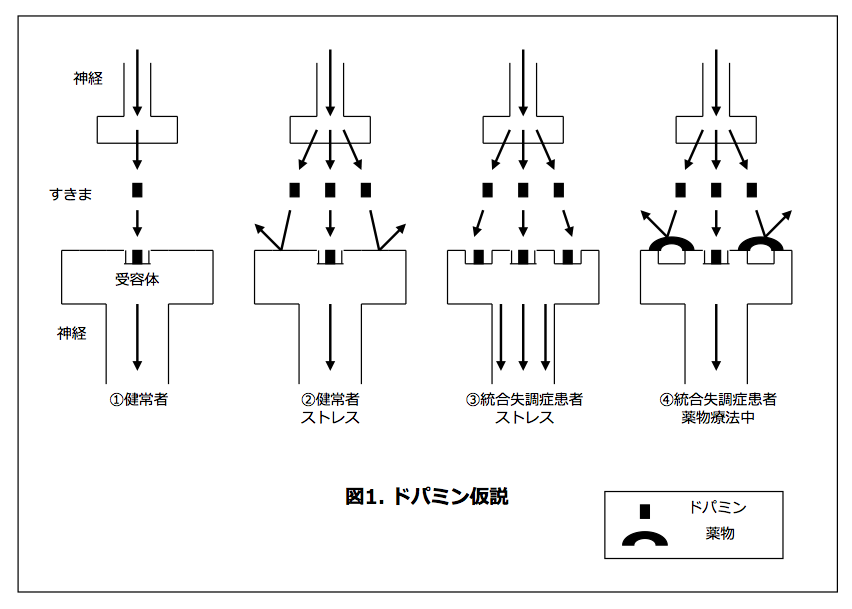
上の図1の①健常者というところを見てください。上の神経を1本の矢印(電気信号)が下に向かって進み,隙間を一つの黒い■(神経伝達物質)が下に進み,下の神経にたどり着いてその中を一本の矢印(電気信号)がまた下に向いて進んでいます。これが健康な状態です。ここで、黒い■(神経伝達物質)が下の神経につく場所(黒い■を船とすると,港にあたる場所)を受容体と言います。健常者がストレスを感じているときに(図1の②)は,1つの矢印に対して上の神経からのドパミン(黒い■,船)の放出が3つに増えますが,受容体(黒い■がつくところ,船の港)が一つしかないために,下の神経の矢印は1本のままです。ところが,統合失調症になりやすい体質を持っている方は,受容体(黒い■がつくところ,船の港)が最初から3つあるために,ストレスがかかって1つの矢印に対して上の神経からのドパミン(黒い■,船)の放出が3つに増えた場合,受容体も3つあるため,下の神経の下向きの矢印が3本になってしまいます(図1の③)。これが統合失調症のドパミン仮説です。この仮説に基づいて,ドパミンの受容体を薬でブロックするような物質を統合失調症の薬剤として治療で利用しています(図1の④)。薬物を服用していれば受容体を健康な状態に近づけてくれますが,薬物の服用を中止すると,効果がなくなってしまいます。
以上が統合失調症のドパミン仮説の簡単な説明です。この仮説では説明が十分につかないところもありますし,他にも様々な仮説がありますが,統合失調症になりやすい体質について、あるいは、薬がなぜ効くのか,薬をやめるとなぜ再発しやすいのかなどについてイメージしやすいと思いますのでご紹介しました。20120622
統合失調症の症状
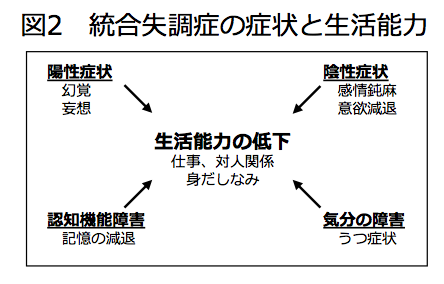
統合失調症の症状は二つに分けて考えると理解しやすいです。一つは,本来あるはずのないものが加わってくる症状、一つは本来あるはずのものが失われていく症状です。前者は加わってくる症状であるためプラスされるという意味で陽性症状と呼ばれ,後者は減じていくという意味で、マイナスすなわち陰性症状と呼ばれます。
陽性症状には妄想、幻覚,行動や会話のまとまりのなさなどが含まれます。妄想とは,現実とは異なった内容で訂正が不可能な考えのことを言います。「自分は警察に追われている」「盗聴器を仕掛けられている」など、現実にはないことを現実に起きていると確信しています。確信していますから,周囲から「そんなことはない」「考えすぎ」と言われても修正が利きません。幻覚とは,現実にはないものを知覚することで,統合失調症で多いのは聞こえる幻覚,つまり幻聴です。自分のことを噂する声や自分に語りかけてきたり命令する声が聞こえてきたりします。語りかける声に対して実際に声に出して返事をしたりすることもあり,そのような行動を周囲で見ていると,誰もいないのに誰かと会話するように独り言を言っているように見えます。妄想や幻覚が存在する状態では多くの場合,考えのまとまりも失われ,話の内容が理解しづらくなります。また行動も場にそぐわない行動などが目立つようになり,盗聴器を探そうとして壁を壊してしまうなどの行動が見られることもあります。これらの陽性症状は比較的薬物が効きやすいと言われています。
陰性症状には,感情の変化が乏しくなる、意欲が乏しくなる,周囲との交流が乏しくなる,施行内容が貧困になり会話量が減る、注意や集中力,持続力なども乏しくなるなどの症状が挙げられます。一日中何もせず,身だしなみにもこだわらず,怠けているように見られがちです。感情も乏しくなるのでそれでも落ち込んでいるようにも見えないのでますます怠けていると誤解されやすい状態です。これらは統合失調症の症状です。ときに、薬物療法のせいで元気がないと誤解されることもありますが,決してそうではありません(薬物の影響を受けていることもありますが,それだけではありません)。これらの陰性症状には残念ながら薬が効きにくいと言われています。
統合失調症の症状にはその他にも,問題解決能力が乏しくなる,気分が落ち込んだり逆に高まったり気分が不安定になることがあるなどの症状もあります。さらに、病識が乏しいことも特徴です。病識が乏しいとは,自分が統合失調症という病気であること,自分に今どのような症状がどの程度存在しているかを把握すること,それらに対してどのような治療が必要であるかを理解すること,など病気についての意識などが乏しいという意味です。幻覚や妄想は周囲から見たら明らかに現実とは異なっており明らかにいつもの本人とは異質な状態になっていることが明らかですが,本人にはそれが理解できません。病識も乏しいですから,周囲や医師が治療の必要性を説いても理解が得られにくいこともあります。
これらの症状が重なり合って,生活全般に能力が低下したように見えるような状態になります(図2)。このような状態が徐々に進行していく患者さんもおられます。一方で、比較的しっかり治り,過去にそのような症状があったようには見えないくらいに回復される患者さんも多いです。これらの経過については次の次の項で説明します。20120622
統合失調症の診断
診断にはどのような症状がいつからどのように出現してきているか,病前はどのような状態だったかなど診察から得られる情報をもとに判断します。身体の病気や治療で使われる薬物によって、あるいは非合法的な薬物の使用によって統合失調症に似た症状を呈することもあるので,それらの除外診断も行います。診断基準の一例を挙げると以下のようになります。20120622
| ① 次の症状のうち少なくとも2つ以上が見られる(一ヶ月の間ほとんどいつも) |
| 妄想 |
| 幻覚 |
| まとまりのない話 |
| ひどくまとまりのない行動 |
| 感情や意欲の欠如 |
| ② これらの症状のために生活能力が低下している |
| ③ それらの症状が6ヶ月以上続いている |
| ④ 薬物や身体の病気が原因したものではない |
統合失調症の経過
統合失調症の患者さんの経過はどのようなものでしょうか。まずは、発症してよくなるまでの経過を図にすると図3のようになります。
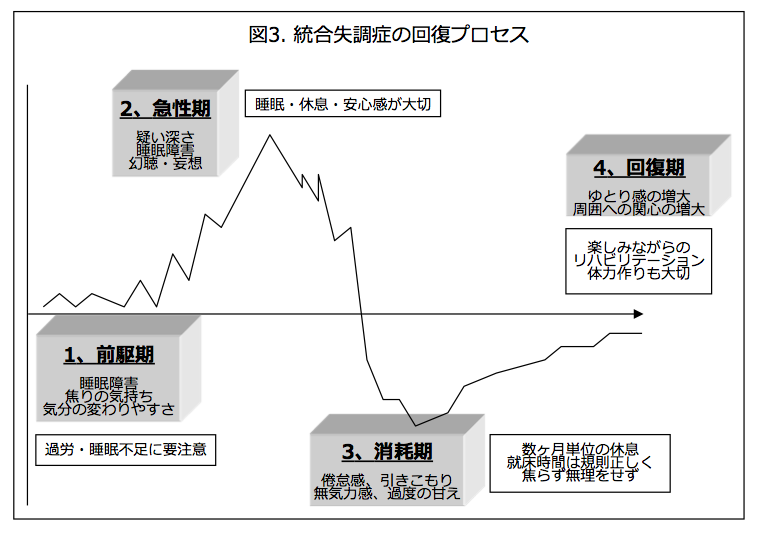
ポイントは,幻覚などの症状が治療により回復した後に,一時的に活気のない状態に陥ることがあるという点です。多くの患者さんはこの時期を避けて通れません。逆にこのような時期に来たら,最も激しい急性期が過ぎつつあると思っていただいてよいかもしれません。この時期は焦りは禁物です。エネルギーがたまることを待っていただく必要があります。この時期がやや長くなる場合もあります。怠けだと誤解しないように注意してください。また,残念ながらなかなか幻覚や妄想がとれない方,それらの症状は目立たなくなったが,陰性症状が強く長く続き生活に支障を来す時間が長くなる方もいらっしゃいます。
では長期的に見てどこまで回復するのでしょうか。(①)患者さんのうち3割の方は通院しながら仕事や学校に通えるようになり,(②)5割の方は作業所やデイケアに通いながら治療を続けると言われています。(③)2割の方は治療効果が乏しく社会への適応が困難になると言われています。しかし薬物を含めた治療の進歩などにより、早期に治療導入される患者さんも増えており,③の割合が減り,①や②の割合が増えているとも言われています。
統合失調症の経過の一つの特徴は,再発することのある慢性疾患であると言えます。これらについては,治療の項目でまた少しふれたいと思います。20120622
統合失調症の治療
統合失調症の治療
統合失調症の治療および援助には表のようなものがあります。すべての患者さんにこれらすべてが行われる訳ではありません。病状や環境などから,これらのうち適切なものを使って加療します。ただし,薬物療法を欠かす訳にはいきません。20120623
| 治療および援助 |
|
| 身体的 |
薬物療法 |
| 電気けいれん療法 | |
| 心理・社会的 |
精神療法 |
| 集団療法 | |
| 生活技能訓練(SST) | |
| 家族療法 | |
| 職業リハビリテーション | |
| 住居リハビリテーション | |
| ケースマネージメント | |
薬物療法
統合失調症の薬物療法に主に使われるものは,抗精神病薬(メジャー・トランキライザー)です。抗精神病薬には、統合失調症の症状を改善させる効果と,再発を予防する効果があります。その作用機序は、統合失調症の症状・診断のなかの「統合失調症は脳の病気 ドパミン仮説」をご覧ください。抗精神病薬で改善が期待できる症状は主に陽性症状です。陰性症状の改善には心理社会的治療・援助がより有用です。
抗精神病薬にはたくさんの種類がありますが,近年は第二世代抗精神病薬(新規抗精神病薬)と呼ばれる種類のものが使用されることが一般的です。第一世代抗精神病薬(従来型抗精神病薬)に比べて副作用が少ないこと,陰性症状への効果が期待できることなどが利点とされています。副作用については,薬剤にもよりますが,錐体外路症状という手のふるえ,筋強剛(間接の動きがぎこちなくなる)などの副作用は少ない一方で,糖代謝、脂質代謝と言った身体の代謝に影響を及ぼすなどの副作用があるものもあり,注意が必要です。多くの種類がありますが,どのお薬をどれだけ使ったら効果があるかということについては個人差が大きいです。どの薬がその患者さんに効果を示すかは,内服してみないとわからないところがあります。どのような症状が強いか,どのような副作用を避ける必要があるかなどの点から,使用する薬剤を決めることが一般的です。抗精神病薬全般に比較的共通しておこる副作用としては,手のふるえ,間接がぎこちなくなる、身体がむずむずしてじっとしていられない,眼や首が勝手に動くなどの副作用や,口が渇く,眠気,便秘などの副作用があります。副作用によっては対処法がありますので,ぜひ担当医にご相談ください。20120623
再発予防のための治療
統合失調症は再発することのある慢性疾患です。再発を防ぐための治療方法についていろいろ研究が行われています。図4をご覧ください。
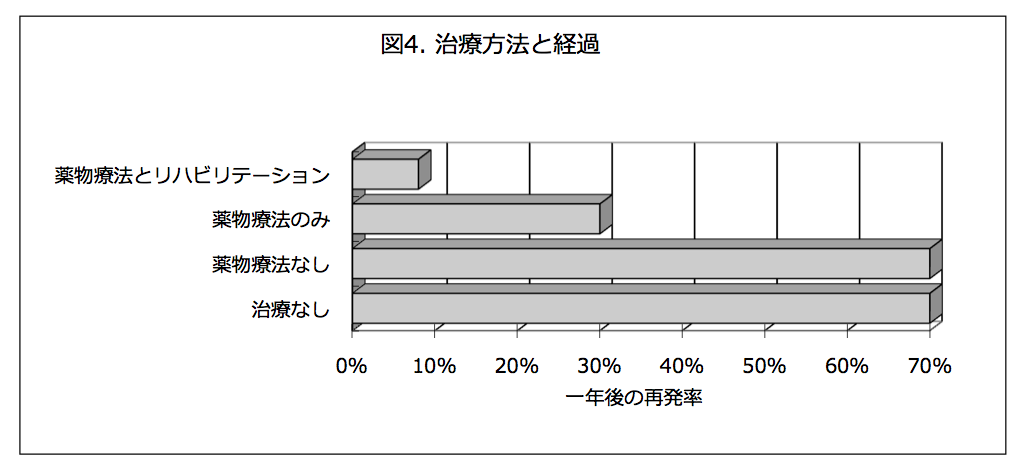
統合失調症の幻覚や妄想などが治療によって落ち着いた後、1年間の間に何%の人が再発したかを調べた結果を示したものです。これによると,薬物療法と心理社会的治療・援助を受けていた人7%の人が再発しました。93%の人は再発していません。ところが薬物療法だけを受けていた人は30%の人が再発しました。薬物療法だけを受けるより,心理社会的治療・援助をうまく組み合わせた方が良いという結果です。さらに、治療を受けずにいた人は90%の人が再発しています。また、心理社会的治療・援助は受けていたけど,薬は飲んでいなかったという人も90%が再発しています。つまり、どんなに心理社会的治療・援助をがんばっていても,薬物療法を受けていないと治療を受けていないことと同じであるということです。以上から,症状が落ち着いた後も少なくとも薬物療法を続けることが必要であること,病状や環境によって適切な心理社会的治療・援助を組み合わせることがより適切であることがおわかりいただけると思います。
再発予防でもう一つ大切なことがあります。それは,自分の再発の警告サインに気付くということです。患者さんは,同じようなストレスでつまづきやすく,また、幻覚や妄想などの症状が出るよりも前に,再発に先がけてその人に特有の決まった兆候(不眠、食欲の低下、不安など)が出現すると言われています。過去に発病や再発のきっかけになったストレスの内容や,初期症状が何であったかを確認しておき,それらの症状が出現したら速やかに担当の先生に相談することをおすすめします。身体の病気同様,早期発見、早期治療が病気の経過を良好にするからです。先生に相談すると薬が増えるのではないかと心配される患者さんも多いです。しかし、再発を繰り返すごとに症状の改善に時間がかかるようになるとも言われています。早期に手を打つほど結果的に薬の必要量は少なくてすむことになります。20120623
ご家族の方へ
家族の一員が統合失調症を患われた場合,ご家族もさぞ困惑されることと思います。幻覚や妄想などの症状のために疑い深くなったり攻撃的になったり情緒が不安定になってしまい,それまでとは人が変わったようになってしまいますから。また身だしなみがだらしなくなり,身の回りのことにも無関心になってしまい,ついつい監視してしまったり小言を言いたくなることも多いかもしれません。しかし身体の病気以上に人に相談しにくいと思われがちな症状であるため、誰にも相談できずご家族もどこか家にこもりがちになったりしているかもしれません。このような場合,やり場のない怒りが患者さんに向いてしまい,ますます患者さんに対して批判的になったり,不満を患者さんにぶつけたりしてしまいがちです。逆に,ご家族が患者さんの人生を背負うかのごとく,手を貸しすぎてしまったりすることもあるかもしれません。ところが,これらの対応は統合失調症の再発に結びつきやすいと言われています。
これまで説明しましたように,統合失調症は脳の病気です。ご家族のせい,育て方のせいでこのような病気になった訳ではありません。もし、少しでもそのように感じておられるとしたら,その誤解は解いておいてほしいと思います。過去のことを悔やむよりも(そもそも過去のことが原因ではありませんが)、今とこれからに目を向けましょう。ご家族の患者さんへの接し方がうまくなると再発防止につながります。過度に批判的になったり,過保護になったりしてしまうとそれが再発の一因になってしまうと言われています。批判的な言葉をかけないように使用としても難しいかもしれません。逆に暖かみのある言葉,本人の支えになったり本人を肯定するような言葉の数を増やすように心がけてみてください。それらが増えると,自然に批判的な言葉は減ることになります。20120623
家族としてできること
糖尿病などの体の病気が家族の責任ではないのと同様に、統合失調症の原因も家族の責任ではありません。家族が自分を責める必要はありません。しかし、患者本人にとっての最大の援助者は家族であり、適切な支援は本人への大きな力になります。次のようなことを心がけてください。
正しい知識を得る
- 正しい知識があってこそ良い対応ができます。どの行動が症状かを理解できます。症状は誰のせいでもありません。「病気を憎んで人を憎まず」の気持ちが大切です。
適切な治療を受けられるよう協力する
- 毎日の服薬がきちんとできるように手助けします。適切な治療を受けられないでいるときには、医療機関や保健所などに相談します。
治療を続けるように本人を勇気づける
- 治療は長期間にわたるため、途中でくじけないように本人を勇気づけることが大切です。
回復期間中に本人をせき立てたり期待をかけすぎないこと
- 回復当初、本人は疲れきっています。ゆったりしたペースを守って回復の道筋を確かなものにしましょう。
家族同士で励ましあう機会をもつ
- 本人の回復と同時に家族も回復することが大切です。同じ体験をもった家族同士で励まし合うことで、家族が心のゆとりをもつことができれば、本人への良い対応にもつながります。家族会や家族教室などで知り合った他の家族との交流も大切です。20120623
認知症について
認知症とは?
認知症と聞いて皆さんは何を真っ先に思い浮かべますか?多くの人は物忘れ、記憶力が悪いなど、記憶の力が弱まることをイメージされるのではないでしょうか?しかも,元々記憶力が悪いというよりも,以前よりも記憶の力が落ちてきてそれが回復しないものというイメージがあると思います。それらのイメージは間違いではありません。ただし,認知症にもいろいろなタイプのものがあり,必ずしも記憶の症状とは限りません。しかし,脳が果たしている役割の何かが健康な時より弱まってしまうという点では共通です。
人間は誰でも年とともに物忘れが増えます。健康な時より物忘れが増えたことを認知症と呼んでしまうと,高齢者全員が認知症ということになってしまいます。年齢を重ねるとともに物忘れが増えて,例えば町で出会った人の名前などがとっさに思い出せない,昨夜の夕食のおかずが思い出せないといったこともあると思います。しかし、名前は思い出せなくても、少なくとも会ったことのある人だと認識できて、その場をごまかして挨拶が出来たり,おかずは思い出せなくても夕食を食べたことを覚えていれば,それらは健康的な年齢相応の物忘れです。健康的な物忘れの場合,ご本人が物忘れが増えたと思って心配することはありますが、逆に言えばそれは「物忘れが増えた」という現実を自覚できていることになり,生活や仕事に支障を来すことは少ないです。ところが認知症の場合,何度も会ったことのある人に対して「はじめまして」と自己紹介を始めてしまったり,夕食を食べたことを忘れて何度も夕食を催促してしまうといったことも生じてきます。このように、進行するほど「物忘れが増えた」など症状に対する自覚が乏しく,生活や仕事に支障を来たし,周囲がとても心配するようになります。
つまり認知症について簡単に一言で説明するとすれば,①生後一旦成長した脳の活動や機能が低下しそれが持続したために,②生活や仕事に支障を来した状態のことを言います。20120615
認知症の種類
認知症には様々な種類があります。脳科学は急速に進歩していますが,それでもまだ脳やその病気についてはわかっていないことも多い状況です。20年前の認知症の分類と現在の認知症の分類は異なっているところがありますが,これも脳科学の進歩によるものです。逆に現在の分類はまた20年後にはかわってきているかもしれません。
認知症についてとてもおおざっぱな分類をしてみます。その前に、「認知症のように見えるけれども認知症ではないもの」の存在を挙げておかなければなりません。どういうことかというと,物忘れなどがあり生活に支障を来している状況で認知症のように見えるけれども,診察や検査の結果、ある特殊な病気であり,その病気を治療することで物忘れなどが改善するといったケースです。これらにはうつ病(高齢者のうつ病は認知症のように見えることもしばしばで仮性痴呆とも呼ばれます)、正常圧水頭症、慢性硬膜下血腫,甲状腺機能低下症などの病気が含まれます。これらは治療により物忘れなどが治るためtreatable dementia(治療可能な認知症)と呼ばれます。認知症と診断する前にこれらではないことを確認することが重要です。
では認知症の分類ですが,主には①アルツハイマー型認知症、②脳血管性認知症、③レビー小体型認知症、④前頭側頭型認知症が代表的なものとなります。20120615
どのように診断するか?
診察により,どのような症状や生活障害(生活でどのような支障を来しているか)がどのような経過で出現しているか,これまでどのような病気を患った経験があるか,現在治療中の病気があるか,などの経過をお聞きし,身体の診察を行い,血液検査,脳画像検査などを行うことが一般的です。これらの情報から,どの認知症に該当するかを考え,それぞれにあった治療,介護について検討していくことになります。当院ではこのうち、脳画像検査を施行することが出来ません。しかし、脳画像検査の出来る病院と常に連携を盗っており,速やかに検査を行っていただくことが可能な体制をとっております。20120615
アルツハイマー型認知症の症状 中核症状
アルツハイマー型認知症は最も一般的な認知症です。皆さんも認知症といえば物忘れというイメージがないですか?おそらくそのイメージはこのアルツハイマー型認知症からきていると思います。つまりこの病気の中心的な症状が物忘れなのです。
アルツハイマー型認知症の初期症状には,新たに記憶をすることが難しくなるという記憶の障害があります。進行とともに古い記憶も思い出せなくなりますが,初期には昔のことはよく覚えていてご家族も驚かれることがあります。新たに記憶をすることが難しくなっていくため,日々変化する日付などにもついていけなくなり,今日の日付などが答えられなくなります。初めての場所ではついさっき通ったばかりの道でも迷ったりします。簡単な計算も難しくなります。このような初期の状態で専門家を受診した場合,そこで記憶力などの簡単な検査を受けることになります。医師の質問に対してうまく答えられないときに,取り繕うような態度を取ったり,何度もご家族の方を振り向いたりするような行動が見られる傾向が顕著です。物忘れの進行に患者さん自身があまり気付けていないことがほとんどです。
進行とともに空間を認識する力が障害されるようになります。このため,なじみの場所でも迷子になりやすくなります。椅子に座ることは出来ても,座る向きが難しいため,トイレでまっすぐ座れないこともあります。検査では、立方体の見取り図を書いてもらったり,針時計で10時10分の絵を描いていただいたりすることがありますが,これらが難しくなります。ゴルフが好きな方なら,パターが難しくなります。ホール(ボールを入れる穴)の位置,ボールの位置、パターの位置と向きなどの空間での配置が難しくなるためです。その他にも服がうまく切れなくなったり,言葉数が極端に減ったりします。料理や銀行でお金を下ろすなどのまとまった行動の段取りが悪くなりこれらが難しくなります。
アルツハイマー型認知症では以上のような症状が進行とともに見られます。これらの症状はアルツハイマー型認知症で生じる脳の病気(脳の萎縮や変性)に伴う症状であり、すべての患者さんで見られるものです。これらを中核症状といいます。これらの中核症状があるがために,患者さんによって出現したりしなかったりする症状や行動もあります。それを周辺症状といいます。これについては次の項で述べたいと思います。20120615
アルツハイマー型認知症の症状 周辺症状
前の項で中核症状について述べました。アルツハイマー型認知症の症状の中心にある代表的な症状は物忘れです。例えば財布を片付けた後で,どこに片付けたか忘れてしまいます。患者さんによっては見つかるまで何時間も探そうとする人もいるかもしれません。患者さんによっては,自分がどこに片付けたか忘れてしまったことが原因であるのに,そのことに気付けないために,「財布を盗まれた」と誤解してしまうことがあります。時にはそのため警察に相談する方もいらっしゃいます。このような症状を「物盗られ妄想」といい,アルツハイマー型認知症では比較的良く見られます。このように、「物忘れ」という中核症状が原因でその周りに生じてしまう症状を周辺症状といいます。周辺症状には物盗られ妄想の他にも,怒りっぽくなる,無関心,意欲低下,不眠、徘徊などがあります。20120615
アルツハイマー型認知症の治療
アルツハイマー型認知症の治療薬は現在日本に4種類用意されています。それぞれに特徴がありますが,そのうち3種類は作用部位が共通しているため,これらを同時に服用することは出来ません。その3種類のうちどれか一つと,残るもう一つの薬剤を併用することが出来ます。患者さんの病状や進行具合によって処方薬やその組み合わせがかわってきます。残念ながらこれらのお薬でアルツハイマー型認知症を治すことは出来ません。これらの薬剤はアルツハイマー型認知症の進行を遅らせることが主な目的となります。投与開始後若干症状が軽減するかのような印象を持つことはありますが,薬を飲んでいても次第に進行してしまいます。しかしながらこれらを使用することで周辺症状や日常生活の活動性などが改善することもあるので,やはりその使用をお勧めします。
周辺症状のうち,物盗られ妄想,怒りっぽい,不眠などにはある種のお薬が症状の緩和に役立つことがありますので,ぜひご相談ください。逆に意欲低下、徘徊などには薬物療法の効果は期待できません。効果を期待してむやみに増量すると逆に副作用でますます状況が悪化することもあるので注意が必要です。これらには次の項で述べるケアなどの工夫が必要です。20120615
アルツハイマー型認知症のケア
アルツハイマー型認知症は残念ながら徐々に進行していきます。それらの治療には限界があります。そのため,いかに介護を工夫して行うかが重要です。しかもその介護期間は長期に及ぶことも多いため,介護者の負担軽減も考えなければなりません。地域包括支援センターではケアマネージャー,保健師,社会福祉士などがご家族の相談に乗ってくれます。広島市の地域包括支援センターについてはこちらをご覧ください。
一つ一つの症状についてそのケアについて簡単に述べたいと思います。物盗られ妄想では多くの場合,患者さんにとって最も身近な人,介護を中心的にしてくれる人が犯人扱いされてしまいます。また,アルツハイマー型認知症の患者さんにいつかは現れることが多いものです。ご家族におかれましては,物盗られ妄想がいつかは出るであろうと心の準備をしておいてください。そして,その犯人とされた方を本当に憎んでいる訳ではないこと、いちばん身近で世話をしている人が対象になりやすいということを知っておいてください。心の準備ができているとずいぶん違うものです。また、介護者と患者さんの接触時間を減らすだけで妄想が目立たなくなることもあります。デイサービスなどを利用できるようケアマネージャーなどとも相談してみましょう。また、薬物療法により症状が緩和されることもありますので,ぜひご相談ください。
徘徊という状態が出現することがあります。どうしても出かけようとしている時,その場で止めてもなかなか納得していただけないことが多いものです。そのような場合は一旦は一緒に出かけ,「そろそろ帰りましょう」と声かけをして帰宅した方が、穏やかにかつ早く解決することもあります。徘徊が夜間に出現する場合,中核症状のところでも述べましたが,空間を認識する力の弱まりが原因になっていることがあります。夜間自宅の中で徘徊することが多い場合は,廊下やトイレなどは電気をつけて明るくしておくことで,暗い時よりは空間を認識しやすく徘徊が治まりやすくなることもあります。また,トイレが原因で徘徊することもあるため,決まった時間にあらかじめトイレに誘って用を済ませてしまう方法も一法です。どうしても夜に徘徊してしまうときは,逆に昼間に寝てしまうという昼夜逆転が生じていることもあります。このような場合は昼夜逆転というリズムの問題の解決を図ります。数日などの短期間でも施設でショートステイ(短期間施設で生活する,寝泊まりする)を行い,施設のスタッフなど周囲の関わりで昼間にしっかり活動してもらい,夜に眠るというリズムを再構築してもらいます。そのような取組で昼夜逆転が改善することがあります。その場合にはショートステイ先にそのような目的をしっかり伝えておかなければなりません。
無関心、意欲低下が強いと,一日中部屋でゴロゴロしているなどの生活習慣になりがちです。この場合,筋力や体力が低下するだけでなく,人との会話などが減り、脳を使う頻度も減るため,脳の体力も減ってしまい物忘れなどの更なる悪化につながってしまいます。体力,筋力、脳の体力が減るとますます動くことがしんどくなり、ゴロゴロする生活に拍車がかかってしまいます。このような悪循環を防ぐには、出来るだけ周囲が声をかけて散歩に連れ出したり,デイサービスを利用するなどして体力、筋力,脳の体力の低下を防ぐことが重要です。20120615
脳血管性認知症
脳血管性認知症とは,おおざっぱにいいますと,脳を栄養している血管や血液の流れの問題により,脳の働きに支障を来したため生じる認知症のことをいいます。脳を栄養している血管や血液の流れの問題には脳梗塞,脳内出血,くも膜下出血なども含まれます。脳梗塞とは脳の中の血管がつまってしまい、そこから先の血液の流れが途切れてしまい,その結果その領域の脳の組織が障害を受けてしまうものをいいます。血管は心臓から離れていくほど細くなります。脳の血管も同様で,先に行くほど細くなります。太い血管が詰まるほど根元が詰まることになるので,障害される領域も大きくなります。先に行くほど細くなり,細いところがつまった場合障害される領域は小さくてすみます。
脳梗塞にも様々なものがあります。たとえば、心臓の中に出来た血の固まり(かさぶたのようなもの)がふとしたきっかけに心臓からはがれ落ちて血管を流れていき,心臓近くの太い血管では血管が太いため投げれることが出来ていたかさぶたが,脳の血管に入り,かさぶたよりも細い血管に達したところで血管を塞いでしまって生じるものがあります。この場合,脳の血管でも比較的太いところで塞いでしまうために,障害を受ける領域も大きくなることが多く、手足が麻痺したり,言葉が話せなくなるなどの障害を負うこともあります。
一方,糖尿病,高血圧、高脂血症などの生活習慣病や飲酒,喫煙などの生活習慣などが一因となり,動脈硬化を来すことがあります。動脈硬化は脳の血管でもおこり、しかも一カ所だけではなく複数の場所で生じます。動脈硬化だけでも血の巡りが悪くなりますが,動脈硬化が進行すると完全に血管を塞いでしまって脳梗塞を起こしたり,血管が破れやすくなって脳内出血を起こしたりすることもあります。小さい領域の脳梗塞が生じた場合,患者さんの自覚症状は乏しいことがあります。ですからこれまで何も症状を感じたことがない方でも、脳画像検査をしてみると小さい脳梗塞が見つかることは珍しくありません。このような脳梗塞を、症状がないまま生じる脳梗塞という意味で,無症候性脳梗塞と呼びます。このような無症候性脳梗塞や動脈硬化による脳血流の低下が生じる場所やその程度により、様々な症状を呈してきます。以前のように元気がない,活気がない,自発性がない、ぼうとしている、物忘れが多いなどです。
以上のように脳梗塞など脳の血流の問題で脳が障害を受けそれまでに出来ていたことが出来なくなる状態を脳血管性認知症といいます。障害を受けた脳の場所により症状は異なります。脳梗塞が起きたときに一気に機能が低下しますが,その後平衡状態が続き,次にまた脳梗塞が起きたときにさらに一気に機能が低下するという経過を示すため,「階段状の悪化」という経過を呈します。
治療や予防としては,脳梗塞や脳内出血などを来しにくくするための薬物療法や、動脈硬化などを来しにくくするための生活習慣病の治療や生活習慣の改善が重要です。また、以前に比べて元気がない,活気がない,自発性がないなどの状態になったときには、放っておくと一日中部屋でゴロゴロしているなどの生活習慣になりがちです。この場合,筋力や体力が低下するだけでなく,人との会話などが減り脳を使う頻度も減るため,脳の体力も減ってしまい脳を使わないために生じる物忘れなども増えてしまいます。体力,筋力、脳の体力が減ると、ますます動くことがしんどくなり、ゴロゴロする生活に拍車がかかってしまいます。このような悪循環を防ぐには、出来るだけ周囲が声をかけて散歩に連れ出したり,デイサービスを利用するなどして体力、筋力,脳の体力の低下を防ぐことが重要です。20120615
レビー小体型認知症
あまり耳なじみのない病気かも知れません。20年前には医師の中でもそこまで知られていませんでした。脳学問の進歩により見つかった病気です。まだあまり知られていないため耳なじみがないかも知れませんが,決して珍しくない認知症の病気です。
症状としては,物忘れなど認知機能の低下の他に,手の振えや歩行障害などパーキンソン病に見られる身体の症状を伴うことが特徴的です。また目に見える幻覚(幻視)を伴うことも珍しくありません。見えるはずのないものが見えるという違和感を患者さん自身わかっておられ,「こんなこといったら笑われるんですが,そこに川が見えるんです」などとその景色をありありと語ったりされることもあります。幻覚を治療してあげようと幻覚症状を治す薬剤(抗精神病薬)を使ってあげたいところですが,この病気の方はこれらの治療薬による副作用が非常に強く出やすいため注意が必要です。また、症状の程度が、一日の中で変動が見られることが多いのもこの病気の特徴です。午前中は元気な頃の本人に近かったのに,午後から調子が悪いなど,日内変動が大きいことがあります。
治療やケアはアルツハイマー型認知症と共通するところが多いです。アルツハイマー型認知症で用いられる認知症治療薬により症状が部分的、一時的に改善したり進行が予防できたりすることがあります。パーキンソン病に似た症状にはパーキンソン病の治療薬を,幻覚症状には抗精神病薬を用いることもありますが,副作用の問題があり,慎重に投与する必要があります。幻覚症状があまりにも激しい場合には,電気けいれん療法を行うこともあります。20120615
前頭側頭型認知症
これまで述べてきた他の認知症に比べると発症頻度は低いですが、40代、50代など比較的若い年齢での発症も珍しくありません。脳科学の進歩により診断基準や分類方法が特に変化している領域でもあります。この病気の症状としては、物忘れなどよりも、性格が変わった,人が変わったようだ、などの変化が主体になることが特徴的です。一流企業のサラリーマンだった人が徐々に仕事上でのミスが目立つようになったり、時には反道徳的と見られるような行動(例えば万引きなど)をとってしまうこともあります。それまではそういう行動をとる人ではなかったため,周囲の驚きも並大抵のものではありません。これらの行動は本人の責任ではなく病気によるものと理解できます。また,いつも同じ行動をとる傾向が強くなり,あたかも時刻表なスケジュールで生活をこなそうとすることもあります。また同じことを何度も繰り返す行動も見られたりします。
治療としては,ある種の行動に薬物が部分的に有効であることもありますが,残念ながら治療が難しく,徐々に進行してしまいます。アルツハイマー型認知症で使われるような認知症治療薬は効果が期待できません。介護体制の充実が大切です。同じ行動をとろうとする傾向を逆手に取って,初期のうちに何曜日はデイケアの日,何曜日は入浴の日などとスケジュールを決めていけば,進行していってもそのスケジュールを守って拒否なくデイケアや入浴が可能となることもあります。本人が不機嫌になったようなときに,いつもと何かが変わっていないか確認してみましょう。昼食をとるときのいすの場所が変わったなど、通常であれば些細なことが、同じ行動をとろうとする傾向の強いこの病気の患者さんにとっては不機嫌になったり攻撃的になったりする原因になっていることもあります。20120615
おすすめの本
中公新書から出ている池田学先生(熊本大学教授)の「認知症 専門医が語る診断・治療・ケア」という本がとてもわかりやすく,一般の方にもおすすめです。本稿の作成でも参考にさせていただきました。20120615
